Асистолия сердца у взрослых и детей
Причин скоропостижной смерти много, и одной из них является асистолия. Это состояние, напрямую угрожающее жизни, возникает в результате прекращения электрической активности сердца.
Камеры сердца перестают сокращаться, кровообращение останавливается, наступает клиническая смерть. Если не принять срочных реанимационных мер, человек погибает в течение нескольких минут. Положение усугубляется тем, что остановка сердца часто наступает вне стен больницы. Лишь знание симптомов асистолии и умение оказать неотложную помощь помогут спасти жизнь больного.
Факторы риска
Остановка сердечной деятельности редко бывает беспричинной, обычно ей предшествуют серьезные заболевания, травмы, интоксикации, несчастные случаи.
Самые типичные факторы возникновения асистолии:
.jpg)
- Обширный инфаркт миокарда;
- Экстрасистолия;
- Кардиогенный шок (резкое падение АД);
- Закупорка легочной артерии тромбом;
- Тампонада сердца (скопление жидкости в перикарде);
- Пороки сердца (стенозы крупных сосудов, дефект или отсутствие перегородки между желудочками, тетрада Фалло);
- Разрыв аневризмы;
- Кардиомиопатия;
- Затяжные приступы бронхиальной астмы;
- Последние стадии онкологических заболеваний, а также почечной, печеночной, дыхательной недостаточности;
- Сахарный диабет;
- Прием сердечных гликозидов, наркотических анальгетиков, барбитуратов, антагонистов кальция;
- Острая кровопотеря;
- Анафилактический, геморрагический, болевой шок;
- Удар в брюшную стенку («под ложечку»);
- Утопление, удар током, попадание молнии в человека;
- Удушье при случайном вдыхании мелких предметов;
- Пневмоторакс при заболеваниях легких;
- Отравление углекислым газом;
- Отравление химически активными веществами;
- Переохлаждение;
- Истощение.
Неожиданные остановки сердца иногда случаются при различных медицинских манипуляциях: удалении зуба, бронхоскопии, коронарографии, катетеризации полостей сердца.

Резко возрастает вероятность асистолии у людей с болезнями сердца, если они злоупотребляют алкоголем и табаком (до 30% случаев), имеют избыточный вес и высокий уровень холестерина. Фактором риска также являются возраст старше 60 лет, эмоционально неустойчивая психика, чрезмерная впечатлительность, конфликтность.
Остановка сердечной деятельности у детей
.jpg)
Некоторые из перечисленных причин, связанные в основном с врожденными пороками сердца, характерны и для детей. Кроме них, выделяют еще синдром внезапной смерти у младенцев (СДВС).
Указанное состояние также связано с прекращением нагнетательной функции миокарда. Синдром характерен для детей до 5 месяцев.
Остановка кровообращения происходит во время сна. Основной причиной кардиологи называют физиологическую незрелость внутренних органов ребенка.
Отягощающие факторы:
- Многоплодная беременность;
- Недоношенность;
- Гипоксия плода;
- Асфиксия ребенка в родах;
- Перенесенные инфекции.
Смерти младенца могут способствовать курение родителей, тугое пеленание, сон на мягкой подушке в положении на животе.
Клиническая картина остановки кровообращения
В ряде случаев угрожающая асистолия сердца дает о себе знать явными признаками:
- Бледность кожи, синева ногтей, губ, носогубного треугольника;
- Остро возникшая гипотензия (падение кровяного давления ниже 60 мм ртутного столба);
- Уменьшение числа сердечных сокращений до 30-40 уд/мин.
Но эти симптомы, равно как экстрасистолию и желудочковую тахикардию, можно заметить только при постоянном наблюдении за больным. По статистике, всего 30% пациентов с остановкой сердца находятся в этот момент в больнице или под контролем родных.

Остальные случаи происходят на глазах посторонних людей, далеких от медицины.
Чтобы предотвратить смертельный исход, надо знать достоверные признаки остановки сердца:
- Потеря сознания (наступает в течение 10-15 секунд после прекращения работы желудочков);
- Редкое шумное дыхание (всхлипами);
- Судороги;
- Стойкое расширение зрачков;
- Отсутствие пульса.
Самый неблагоприятный вариант — когда асистолия желудочков развивается во время ночного сна. Шансы на спасение больного стремятся к нулю, поскольку резко выраженных симптомов нет, и окружающие могут до утра ничего не заметить.
Первая помощь
Чем быстрее придет неотложная помощь, тем больше вероятность спасения человека. Необратимые изменения в мозгу, вызванные кислородным голоданием клеток, наступают быстро. Увидев, что человек упал и находится без сознания, окружающим следует предпринять такие действия:
Громко окликнуть, потрясти за плечи, похлопать по щекам. Возможно, у него обычный обморок.
Если упавший не приходит в себя, необходимо определить, есть ли у него пульс и дыхание. Многие начинают искать и спрашивать у прохожих зеркало для проверки дыхания. А драгоценное время уходит. Лучше приблизить свое ухо к груди или к лицу упавшего человека и прислушаться.
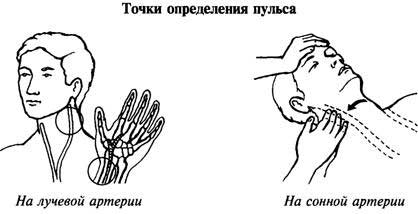
Одновременно проверяется пульс на сонной или бедренной артерии. Не надо прощупывать периферические сосуды на запястьях — там биения может не быть. Точный критерий остановки кровообращения — отсутствие пульса на центральных артериях. Если его нет, вызывают «скорую» и приступают к простому комплексу реанимационных действий.
Алгоритм АВС (сердечно-легочная реанимация)
А — подготовка дыхательных путей к реанимации. Голову больного, уложенного на твердую плоскость, запрокидывают вверх и назад, чтобы получить свободный доступ к ротовой полости. Обмотав палец салфеткой, очищают ротоглотку от слизи, крови, рвотных масс, земли.
В — проведение искусственного дыхания. Если после выполнения первого пункта не появились признаки самостоятельного дыхания, реаниматор становится над пострадавшим на колени и вдувает ему воздух через рот. Нос больного при этом необходимо зажать пальцами. Эффективность искусственной вентиляции определяется по подниманию и опусканию грудной клетки. Чтобы исключить контакт со слюной и кровью потерпевшего, воздух вдувают через носовой платок.
Согласно последним предписаниям, если реаниматор считает, что способ восстановления дыхания «изо рта в рот» может повредить его здоровью, то он вправе этого не делать. Тогда, не теряя времени, следует приступать к третьему пункту.
С — компрессия грудной клетки. Если с момента наступления бессознательного состояния прошло не больше 30 секунд, можно использовать метод прекардиального удара. Человеку, лежащему на спине, кладут ладонь на нижнюю границу ребер. Сжав другую руку в кулак, ударяют им в нижнюю треть грудины. Если после удара не возобновилось сердцебиение, начинают закрытый массаж сердечной мышцы.
Нажатия на грудную клетку производятся основаниями ладоней, положенных одна на другую. Толчки должны быть резкими и быстрыми. Силу движений рассчитывают так, чтобы не сломать больному ребра. Через каждые 1-2 минуты проверяют пульс и самостоятельное дыхание.
Ноги пострадавшего можно согнуть в коленях и расположить выше головы, чтобы повысился пассивный приток крови к сердцу. Реанимацию продолжают, пока не прибудут медики.
Медицинская помощь при асистолии
По пути в больницу осуществляются следующие действия:
.jpg)
- Снятие ЭКГ;
- Внутривенное введение атропина, адреналина, допамина. Инъекции непосредственно в сердечную мышцу допускаются при неэффективности внутривенных вливаний;
- Искусственная легочная вентиляция маской. При неэффективности — интубация трахеи (введение трубки для подключения аппарата искусственной вентиляции);
- Переливание крови, если имела место массивная кровопотеря;
- Использование дефибриллятора (прибор для воздействия на пациента электротоком большой мощности, чтобы «запустить» сердце, восстановить сокращения желудочков);
- Чреспищеводная, чрескожная кардиостимуляция, если ЭКГ показывает хотя бы минимальные сокращения.
Если через полчаса не появились признаки положительной динамики (самостоятельное дыхание, сердцебиение, сужение зрачков при ярком свете), реанимационные действия прекращают и констатируют наступление биологической смерти.
Если реанимация успешна, пациента переводят в блок интенсивной терапии.
По показаниям проводится хирургическое лечение:
- Пункция перикарда при скоплении в его полости крови или иной жидкости;
- Пункция плевральной полости при пневмотораксе.
Далее проводится постоянный мониторинг ЭКГ, контроль над составом крови, поддержание в норме значений АД. Голову больного обкладывают льдом, чтобы температура в области наружного слухового прохода не превышала +34 градусов. В подключичную вену вводятся низкомолекулярные растворы, глюкоза, панангин, гидрокарбонат натрия.
Последствия асистолии
Выживаемость после внезапной смерти невысока — в разных источниках указываются цифры от 14% до 30%. Дальнейшее самочувствие больного зависит от того, сколько времени он был в состоянии клинической смерти.
Чаще всего возникают такие осложнения:
- Нарушения памяти;
- Снижение слуха;
- Потеря зрения. В ряде случаев функцию пораженного отдела мозга принимают на себя другие участки, и слепота проходит;
- Периодические судороги изолированного характера (какой-то одной конечности, лицевых, жевательных мышц);
- Слуховые, тактильные и зрительные галлюцинации;
- Постоянные головные боли;
- Постреанимационная болезнь — потеря сознания, нарушение деятельности систем дыхания, кровообращения, ишемия внутренних органов. У большинства пациентов основные функции восстанавливаются в течение 3 часов. Примерно у 20% больных наблюдается кома. Если глубокая потеря сознания длится более 6 часов, надежда на восстановление функций мозга резко уменьшается. Продолжительность комы более двух суток чаще всего означает последующее вегетативное состояние больного.
После трехминутной остановки сердца и проведенной получасовой реанимации полностью восстанавливаются 50% выживших. Если отсутствие кровообращения длилось 5 минут и более, шансы на дальнейшую нормальную жизнедеятельность снижаются до минимума.
