Что такое острый коронарный синдром, первая помощь и лечение
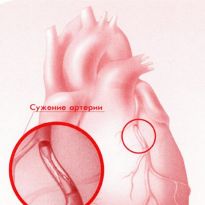
Внезапное резкое ухудшение состояния человека, характеризующееся сильными болями в загрудинном пространстве, ощущением нехватки воздуха, слабостью и потливостью, заставляет окружающих всерьез обеспокоиться и вызвать бригаду медиков.
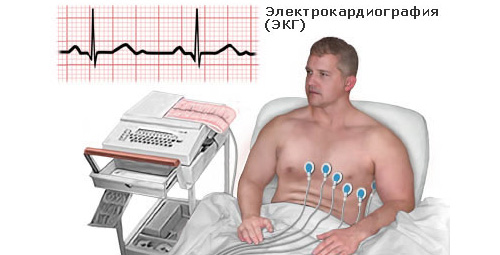
Приехавшая на вызов бригада осматривает больного, делает ЭКГ и по ее результатам предлагает госпитализацию, ставя при этом очень осторожный и «расплывчатый» диагноз - острый коронарный синдром.
Почему медики прибегают к такой расплывчатой формулировке, когда речь идет об очень серьезном ухудшении состояния?
Два в одном
Диагностируя острый коронарный синдром, специалисты предполагают один из вариантов развития событий – атаку нестабильной стенокардии или инфаркт миокарда, поскольку именно они входят в понятие ОКС.
Выяснить точно, что на самом деле происходит с больным, на этапе неотложной помощи не представляется возможным: различение обеих патологий требует не только снятия ЭКГ, но и выполнения ряда лабораторных и аппаратных исследований, которые выполняются в условиях стационара.
Кроме того, и острый инфаркт миокарда, и нестабильная стенокардия, объединенные под одним названием, представляют собой куда большую опасность для жизни больных, чем, например, хроническая ишемическая болезнь сердца.
В отличие от хронической ИБС, которая может довольно долго протекать без тяжелых осложнений и легко купироваться приемом таблетки нитроглицерина, острый коронарный синдром развивается в течение нескольких часов или минут с высокой вероятностью фатальных исходов – коронарной смерти или обширного инфаркта.
Подходы к лечению нестабильной стенокардии и острого ИМ также разнятся: в первом случае усилия специалистов бывают направлены на ликвидацию очагов ишемии, а во втором целью основных лечебных мероприятий становится разжижение тромба, закупорившего коронарный сосуд и вызвавший некроз (омертвение) участка миокарда.
Что происходит при ОКС
Главная причина, по которой развивается острый коронарный синдром, - давний и запущенный атеросклероз сосудов.
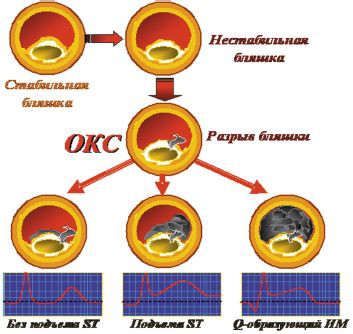
В стадии обострения атеросклероза бляшка теряет свою стабильность, возможно также нарушение целостности ее покрышки. Наблюдается и воспаление пораженного сосуда в месте крепления тромба или закупорки им просвета.
Закупорка сосуда тромбом (атеротромбоз) и нарушения кровообращения, возникающие в период обострения атеросклеротической болезни, увеличивают нагрузку на миокард, что чревато образованием повреждений в нем (участков ишемии или некроза).
Ишемия (частичное обескровливание) участка миокарда – признак нестабильной стенокардии, а некроз тканей говорит о развившемся инфаркте миокарда.
Диагностируют и различают эти состояния с помощью ЭКГ и биохимического исследования крови на маркеры некроза, однако такая диагностика может оказаться лишь частично выполнимой, если в лечебном учреждении нет лабораторного оборудования для обнаружения маркеров.
О чем расскажет ЭКГ
Классификацию острого коронарного синдрома принято проводить в соответствии с изменениями в ЭКГ.
Существуют два типа ОКС, ориентируясь на которые, специалист определяет вид поражения сердца и содержание основных лечебных мероприятий:
- ОКС с подъемом зубца ST;
- ОКС без подъема сегмента ST.
Что означает такая классификация?
Подъем сегмента ST, особенно если он сопровождается болью за грудиной и блокадой левой ножки пучка Гиса, - признак развившегося острого инфаркта миокарда, требующего немедленного проведения тромболизисной терапии, а в некоторых случаях – ангиопластической операции.
Острый коронарный синдром без подъема сегмента, сопровождающийся изменениями в зубце Т, говорит об ишемизации участка миокарда – то есть, об атаке нестабильной стенокардии, которая не требует введения тромболитиков.
Однако мелкоочаговый или интрамуральный инфаркт тоже может протекать без подъема сегмента ST, поэтому более точная диагностика требует лабораторных исследований крови больных с целью выявления маркеров некротизации (омертвения) тканей миокарда.
Первая помощь
Острый коронарный синдром – состояние, при котором неотложная помощь и своевременная госпитализация приобретают решающее значение, поскольку и нестабильная стенокардия, и инфаркт миокарда одинаково опасны для жизни больных.
Итак, при появлении жалоб на боли за грудиной (они могут быть жгучими, колющими, давящими), потения, чувства страха нужно сделать следующее:
- Предложить больному прилечь, расстегнув ворот одежды;
- Дать таблетку нитроглицерина;
- Спустя несколько минут дать еще одну таблетку.
У вас есть всего две попытки на купирование приступа: если спустя две-три минуты после рассасывания таблеток состояние больного никак не улучшается – немедленно вызывайте врача или бригаду «неотложки».
Такая несложная домашняя диагностика поможет сберечь драгоценное время и улучшить шансы человека на благоприятный исход.
Чем лечить?
Лечение острого коронарного синдрома не предполагает никаких домашних методов и выполняется только в специализированном стационаре.
Больных экстренно госпитализируют, назначая на ближайшие двое-трое суток строгий постельный режим и диету, состоящую из легкой пищи и питья без соли.
Специалисты постоянно контролируют ЭКГ и артериальное давление, а также следят за частотой и обильностью мочеиспускания больных.
Терапия на начальном этапе преследует несколько целей:
- Лечение ишемии;
- Восстановление кровотока в коронарных сосудах;
- Профилактику осложнений и усугубления состояния больных.
Противоишемического эффекта специалисты достигают с помощью бета-адреноблокаторов – группы препаратов, тормозящих расширение зоны некроза при инфарктах миокарда и восстанавливающих кровоснабжение в ишемизированных участках при атаках нестабильной стенокардии.
Назначение этих средств также помогает избежать одного из самых опасных осложнений – кровоизлияния в мозг.
Чем раньше будут назначены бета-адреноблокаторы, тем вероятнее благоприятный исход, которым закончится острый коронарный синдром: их применение предупреждает риск развития фибрилляции желудочков, разрывов сердечной мышцы, снижает количество смертей больных от инфаркта.
При плохой переносимости бета-адреноблокаторов или имеющихся противопоказаниях к ним схема лечения корректируется.
Этим препаратам специалисты находят замену – антагонисты кальция дилтиаземового или дигидроперидинового ряда.
Следующий этап лечения заболеваний, входящих в острый коронарный синдром, состоит в восстановлении кровообращения на поврежденных участках коронарных сосудов и миокарда.
Специалисты используют для этого как консервативную, так и оперативную терапию:
- Разжижение тромбов и снижение уровня тромбоцитов в крови;
- Баллонную ангиопластику;
- Аортокоронарное шунтирование по неотложным показаниям.
Сложно переоценить важность и эффект тромболизисной и антитромбоцитарной терапии при лечении ОКС: своевременно начатые мероприятия по разжижению тромбов и крови позволяют быстро восстановить кровоток в пораженном сосуде, а также сохранить насосную функцию левого желудочка.
Эти меры снижают риск гибели больных от сердечной или сосудистой катастрофы примерно наполовину. Улучшаются к тому же возможности тканей к самовосстановлению, уменьшается вероятность развития сердечной недостаточности и аневризм.
Однако лечение тромболитиками имеет как свои показания, так и противопоказания.
Назначение тромболизисных препаратов показано при:
- Выраженных загрудинных болях, длящихся более получаса и не купирующихся нитроглицерином;
- Подъеме сегмента ST в нескольких отведениях, регистрируемом на ЭКГ в течение первых шести часов после появления болей;
- Полной блокаде левой ножки пучка Гиса, развившейся в течение тех же шести часов;
- Отсутствии противопоказаний.
Противопоказаниями к лечению тромболитиками являются:
- Высокая артериальная гипертензия;
- Перенесенные в предшествующие две недели любые кровотечения и травмы – особенно черепно-мозговые;
- Расслаивающаяся аневризма или перикардит;
- Непереносимость препаратов.
Антитромбоцитарная терапия, являющаяся следующим этапом лечения, основывается на назначении курсов аспирина и клопидогреля. Эти препараты назначают как можно раньше – аспирин рекомендуется предложить больным еще на этапе неотложной помощи.
Клопидогрель является обязательным средством и на этапе подготовки к шунтированию или стентированию поврежденного сосуда: его начинают принимать за месяц до планируемой операции, а также продолжают прием и после нее.
После выписки
Если диагностика и лечение были полными и своевременными, больные постепенно идут на поправку и впоследствии выписываются на домашний уход и амбулаторное наблюдение у врача-кардиолога.
Домашний уход подразумевает жесткую диету, направленную на замедление атеросклеротического процесса в сосудах, отказ от вредных привычек. Физические и эмоциональные нагрузки должны строго регламентироваться и контролироваться самочувствием больных: неспешные прогулки, медленный спуск и подъем по лестничным маршам, несложная домашняя работа и благоприятный психологический климат помогут сохранить работоспособность и бодрость.
Назначенные врачом препараты в поддерживающей дозировке (аспирин, бета-адреноблокаторы, клопидогрель, нитроглицерин) ни в коем случае отменять нельзя: их прием становится пожизненным. Необходимо строго придерживаться и предписанных доз, не уменьшая и не увеличивая их по своему усмотрению.

 Аня 17 ноября 2015 в 12:35
Аня 17 ноября 2015 в 12:35Познавательная статья. Нахожусь в том возрасте, когда начинаешь задумываться о своём здоровье, состою на учёте у кардиолога. Попадаю в группу риска. Вчера испытывала загрудинные давящие боли, но т.к. приступ не был сильным в скорую решила не обращаться, но вот после прочтения статьи задумалась о серьёзности заболевания, обязательно обращусь к лечащему врачу для диагностики.

 Николай 18 ноября 2015 в 09:50
Николай 18 ноября 2015 в 09:50Здравствуйте, исходя из прочитанного можно сделать вывод,что острый коронарный синдром - один из самых осторожных и серьезных диагнозов и его возможно перепутать с чем то другим, если врач окажется неквалифицированным. Скажите, какая есть гарантия, что частные платные врачи на платных неотложках, с сомнительным образованием, могут поставить правильный диагноз и назначить правильную диету? Просто сам не раз вызывал скорую помощь по проблемам с сердцем. На вызов приезжают терапевты общей практики, которые даже не могут расшифровать ЭКГ. А платным неотложкам еще менее доверяю.

 Рашид 16 февраля 2016 в 09:54
Рашид 16 февраля 2016 в 09:54Четкая статья, спасибо!!!


.jpg)
