Пароксизмальная тахикардия: симптомы, причины, лечение
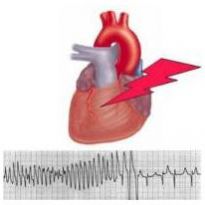
Иногда частота сердечных сокращений «беспричинно» увеличивается — врачи фиксируют в течение одной минуты 140–250 ударов. Это и есть пароксизмальная тахикардия. При этом сердечный ритм остаётся регулярным и правильным. Приступы учащённого сердцебиения возникают под воздействием эктопических импульсов, при этом нормальный синусовый ритм полностью ими замещается.
Обычно генерация эктопических импульсов происходит в желудочках, атриовентрикулярном соединении либо предсердиях. Пароксизмальную тахикардию врачи относят к разновидностям аритмии. Нам предстоит изучить эту патологию во всех подробностях и выяснить, как с ней бороться. Но перед этим попробуем разобраться в общей картине патологии.
Картина болезни и её классификация
Пароксизмальная тахикардия бывает (в основном) желудочковой и наджелудочковой. В этой статье мы будем рассматривать второй вариант. Существует три системы классификации заболевания. Механизм развития позволяет выделить реципрокную, многофокусную и эктопическую (очаговую) формы тахикардии. По характеру протекания недуг бывает острым, рецидивирующим и хроническим.
Что же касается локализации, то здесь тахикардия делится на:
- предсердную;
- желудочковую;
- предсердно-желудочковую.
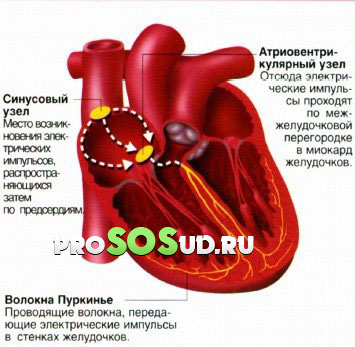
Если диагностирована наджелудочковая пароксизмальная тахикардия, происходит прекращение контроля сердечных сокращений источником импульсов. Сигналы начинают поступать из «неправильного» очага автоматизма.
Локализоваться этот очаг может в предсердной либо предсердно-желудочковой областях. Иными словами, очаг патологии находится выше сердечных желудочков. Это первый механизм возникновения проблемы.
Второй механизм связан с циркуляцией импульса, «путешествующего» в пределах замкнутого круга. Подобная циркуляция служит причиной аномально завышенных сердечных сокращений. Медики назвали этот феномен «повторным входом» возбуждения.
Подобное состояние характерно для суправентрикулярной пароксизмальной тахикардии - оно возникает вследствие прохождения импульса «окольными» путями.
Пароксизмальная наджелудочковая тахикардия
Собственно, это целая группа заболеваний, характеризующихся нарушениями сердечного ритма. Источник проблем может скрываться в синусовом или атриовентрикулярном узлах, а также в области предсердий. «Обходные» пути мы упоминали выше. У наджелудочковой тахикардии также имеется своя классификация:
- Синусовая спонтанная тахикардия. Ритм сердца постоянно учащается. Среди причин — эмоциональные перенапряжения, физические нагрузки, врождённые патологии, употребление токсических веществ и некоторых лекарственных препаратов. Пациенты жалуются на обмороки, головокружения, нехватку кислорода, загрудинные боли и учащённое сердцебиение.
- Синусовая узловая реципрокная разновидность патологии. Ритм учащается приступообразно. Исходной патологией зачастую является синусовая брадикардия. Симптоматика пароксизмов выражена слабо, а страдать от болезни могут не только мужчины и женщины преклонного возраста, но и маленькие дети.
- Предсердная фокальная тахикардия. Ритмичные импульсы направляются к предсердиям, исходя из некоего фокуса возбуждения. Патология протекает на фоне инфекционных поражений миокарда, лёгочно-сердечных (хронических) аномалий, кардиомиопатий и инфаркта. Провокаторами выступают перерастяжение предсердий, ацидоз, алкалоз, гипоксия, передозировка Дигиталиса и гипокалиемия.
- Предсердная многофокусная тахикардия. Эта разновидность аритмии протекает на фоне лёгочных патологий, осложнённых гипоксией и электролитным дисбалансом.
- Предсердно-желудочковая узловая разновидность. Лидер по степени распространённости. Обычно этим недугом страдают женщины, возраст которых перешагнул 32-летний рубеж. Основные причины - ИБС, сердечные пороки, артериальная гипертония. Узловую тахикардию провоцируют алкоголь, курение и стресс, физические нагрузки, сердечные гликозиды и кофеин.
Причины патологии
Патология обладает мультифакторной природой. Это означает, что причины пароксизмальной тахикардии многочисленны и весьма разнообразны. Безусловно, рассматривать их нужно в срезе вышеупомянутой классификации, но общие тенденции мы обозначить можем.
Вот они:
- Повышение тонуса нервной системы (симпатического отдела). Проблема заключена во множественных стрессах, ведущих к выбросам адреналина (а также норадреналина) и росту концентрации этих веществ в крови.
- Дистрофические изменения мышцы сердца (постинфарктный и атеросклеротический кардиосклероз, врождённые пороки, миокардит, тяжёлые инфекции и диффузный зоб).
- Стабильное рефлекторное раздражение, источник которого локализуется в поражённых патологиями органах. Чаще всего наблюдается при болезнях пищеварения, дыхательных органов, позвоночного столба (спондилоартроз, остеохондроз).
- Токсические поражения, имеющие лекарственную природу (хинидин, препараты наперстянки).
- Дополнительные пути, через которые проводится сердечный импульс (приобретённые и врождённые).
- Острые либо хронические интоксикации (промышленные вещества, наркотики, алкоголь).
Симптомы - как распознать болезнь
Начало болезни обычно внезапное, но при этом оно отчётливо прослеживается. Продолжительность приступа варьируется в широком спектре - пациент может страдать несколько секунд либо несколько суток. Вначале пациент ощущает толчок, после которого стартует усиленное сердцебиение. ЧСС возрастает резко и может перевалить за 220 ударов. Приступ нередко сопровождается следующими симптомами:
- шумом в голове;
- головокружением;
- ощущением сжимания сердца;
- гемипарезами и афазией (редко).
Перечисленные симптомы наблюдаются перед пароксизмальными приступами и служат своеобразным «звоночком». Во время приступа состояние пациента может оставаться терпимым, но порой наблюдается дрожь пальцев, потемнение в глазах, чувство удушья.
Существует вероятность неврологических нарушений — гемипарезов и речевых расстройств. Затяжной приступ крайне опасен для здоровья пациента, поскольку сердечная мышца теряет свою функциональность.
Современные диагностические методы
Чтобы выяснить, действительно ли у вас пароксизмальная тахикардия, необходимо провести целый комплекс исследований. Диагностика всегда начинается с первичного сбора данных - врач расспрашивает больного о симптомах и выясняет, нет ли у него врождённых патологий. Основной диагностический инструмент — ЭКГ. Для приступа характерны искажения зубца Р - его полярности, формы и локализации.
Диагностировать предсердную форму патологии позволяет типичное расположение зубца относительно комплекса QRS. Если пароксизм испускает желудочково-предсердное соединение, зубец Р становится отрицательным и сливается с комплексом QRS (либо локализуется позади него).
Иногда электрокардиографии недостаточно для полноценной диагностики - в этом случае врачи прибегают к суточному мониторингу ЭКГ. Пароксизмальная тахикардия при таком виде исследования проявляется эпизодически.
Ряд случаев предусматривает более сложные формы диагностики. Вам могут назначить эндокардиальную электрокардиограмму. Она осуществляется посредством введения электродов в сердце. Существует и несколько видов исследований, позволяющих исключить органические патологии. Вот они:
- МРТ;
- УЗИ сердца;
- МСКТ сердца.
Случился приступ - что делать?
Врачи займутся лечением пароксизмальной тахикардии уже после приступа. А что делать, если вас или вашего близкого человека "накрыло" учащённым пульсом и прочими неприятными признаками? Доврачебный этап первой помощи предусматривает искусственную стимуляцию блуждающего нерва - именно он способен уменьшить ритм сердечных сокращений. Варианты воздействия таковы:
- вызов рвотных движений (в глотку засовываются два пальца, как при отравлении);
- надавливание на глаза (умеренные, без фанатизма);
- массирование брюшного пресса.
Эффективной считается и принудительная стимуляция каротидного синуса. Искать это образование нужно в области шеи - оно выделяется при повороте головы. Синус необходимо с двух сторон крепко сдавить пальцами, делая это попеременно. Этот приём нужно выполнять с максимальной осторожностью, если пациент находится в преклонном возрасте.
Оборвать приступ могут и другие факторы:
- натуживание;
- задержка дыхания;
- умывание ледяной водой;
- поворот головы;
- проглатывание твёрдой пищи.
Лечение и профилактические меры
После купирования приступа нужно вызвать врача и приступить к профессиональному лечению. В отдельных случаях требуется незамедлительная госпитализация. Неотложная помощь может быть оказана как в машине «скорой помощи», так и в стационарных условиях.
Принимаются следующие меры:
- внутривенно вводятся антиаритмические препараты;
- струйно внутривенно внедряется аденозинтрифосфат (это средство пресекает повторное возбуждение);
- вводятся (внутривенно) антагонисты кальция;
- осуществляется электроимпульсная терапия (при внезапном снижении АД).
Тактика лечения разрабатывается индивидуально, она зависит от этиологии, формы и частоты аритмии. Также учитывается наличие сопутствующих осложнений.
Если у вас обнаружена пароксизмальная тахикардия, приготовьтесь к госпитализации (причём экстренной). Исключения встречаются крайне редко.
Врачебная помощь
После купирования первого приступа пациента направляют в кардиологическое отделение. Теперь основная задача врачей - предотвратить развитие сердечной недостаточности. Если пароксизмальная тахикардия прогрессирует (наблюдаются частые приступы), показана плановая госпитализация. В дальнейшем пациент наблюдается амбулаторно, записавшись к кардиологу.
Пароксизмальная тахикардия лечится антиаритмическими и противорецидивными средствами. Тактика будет зависеть от переносимости и частоты приступов. Регулярное вмешательство врачей требуется при острых и затяжных пароксизмах, а вот короткие приступы больной может купировать самостоятельно.
Длительная противорецидивная терапия предусматривает применение следующих препаратов:
- противоаритмические средства (хинидин, этмозин, дизопирамид, амиодарон, этацизин);
- сердечные гликозиды (целанид, дигоксин);
- β-адреноблокаторы.
Последняя группа веществ снижает вероятность возникновения мерцания желудочков. Стоит учесть, что β-адреноблокаторы хорошо сочетаются с противоаритмическими препаратами. А вот постоянный приём гликозидов предупреждает возможные рецидивы. К сожалению, лекарственная терапия не всегда оказывается эффективной.
Хирургическое вмешательство
Цель хирургического вмешательства - разрушение аномальных источников, сбивающих нормальный сердечный ритм. Практикуется также имплантация электрокардиостимуляторов. Как вы помните, одним из методов диагностики является внедрение в миокард специальных электродов. Именно с них снимаются кардиограммы, позволяющие локализовать патологические импульсы.
Деструкция осуществляется несколькими способами:
- лазерным излучением;
- высокими/низкими температурами;
- электрическим током;
- механическими колебаниями.
Имплантация дефибриллятора и электрокардиостимулятора предусматривает механический контроль за вероятными приступами. Пароксизмальная тахикардия будет остановлена мгновенно, поскольку прибор включается автоматически. Правильный ритм искусственно "навязывается" сердцу больного. Для многих подобная операция станет гарантией выживания.
Профилактика
Пароксизмы всегда протекают на фоне основного заболевания. Поэтому профилактика базируется на оперативном выявлении причин патологии. Самые распространённые варианты - пороки сердца, кардиомиопатия, эндокринные нарушения.
Стоит отказаться от употребления спиртного и любых наркотических средств. Контакт с токсическими веществами (бытовыми и промышленными) должен быть срочно устранён.
Своевременная диагностика тахикардии может спасти вашу жизнь. Также рекомендуется вторичная профилактика - исключение физических и психических нагрузок и уже упоминавшихся вредных привычек.
Сюда же относится приём антиаритмических и седативных препаратов. Не забывайте дышать свежим воздухом и вести подвижный образ жизни.
Вероятные осложнения и прогноз
Если частота ритма превысит 180 ударов, есть вероятность возникновения мерцания желудочков. С сердечной недостаточностью и нарушенным ритмом шутить нельзя. Сегодня вам повезло, завтра - нет.
Вот перечень возможных осложнений:
- отёк лёгких;
- кардиогенный шок;
- сердечная недостаточность;
- инфаркт миокарда;
- стенокардия.
Самые радужные прогнозы касаются эссенциальной суправентрикулярной формы недуга. Большая часть пациентов годами сохраняет трудоспособность и противостоит аритмии. В медицинской практике зафиксированы случаи самоизлечения. Что касается суправентрикулярной тахикардии, то здесь всё зависит от эффективности лечения основного заболевания.
Желудочковая форма грозит самым негативным прогнозом. Патология миокарда прогрессирует, а среди последствий наибольшую угрозу представляют обширная ишемия, острый инфаркт, первичные кардиомиопатии, рецидивирующий миокардит и тяжёлая миокардиодистрофия. Если осложнения отсутствуют, пациенты могут выживать на протяжении нескольких десятилетий.
Летальный исход может настичь пациентов, перенёсших операцию либо внезапную клиническую смерть, а также тех, кто страдает от врождённых сердечных пороков. Будьте осторожны, следите за своим здоровьем!

.jpg)
.jpg)
.jpg)
