Как делается переливание крови
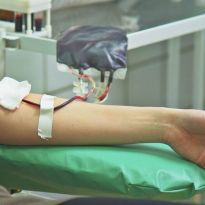
На профессиональном языке переливание крови называется гемотрансфузией. В ходе данной процедуры пациенту вводят донорскую кровь или ее компоненты.
Метод применяется во всех странах для лечения самых разных патологий и ежегодно помогает спасти жизни тысяч людей. Как подготовиться к переливанию и каковы показания к проведению этой процедуры, будет рассказано далее.
Суть метода
Поскольку гемотрансфузия по своей сути является пересадкой чужого биоматериала, а подобрать полностью идентичную кровь, целиком совпадающую по всем антигенным системам, практически невозможно, в настоящее время цельная кровь применяется крайне редко.
Чтобы предотвратить осложнения и отторжения, донорскую кровь чаще разделяют на компоненты (плазму и эритроцитарную массу). Биоматериал, полученный от донора, заранее отправляют на карантинное хранение, где он подвергается обработке низкими температурами.

Кровь может храниться в холодильнике до 20 дней, за этот срок не растратятся полезные свойства. Но важно помнить, что красные кровяные клетки не выдерживают замораживания, поскольку оно приводит к нарушению целостности их оболочки.
Основными задачами крови, попавшей в организм пациента, являются:
- гемостатическая функция;
- заместительная;
- дизинтоксикационная;
- питательная;
- стимулирующая.
Проводить гемотрансфузию нужно очень аккуратно, строго соблюдая технику переливания и только после проведения анализа на совместимость. Любое необдуманное решение может привести к серьезнейшим осложнениям, вплоть до гибели пациента.
Показания
Процедура назначается довольно часто. К абсолютным показаниям к переливанию относятся:
.jpg)
- Потеря большого объема крови, что может привести к анемии и летальному исходу. Если пациент потерял более 30% этой жидкости, снижается уровень гемоглобина и падает кровяное давление, восстановить утраченный биоматериал нужно как можно быстрее.
- Проведение хирургического вмешательства, сопровождающееся потерей мягких тканей.
- Неостанавливающееся кровоизлияние.
- Тяжелая форма анемии.
- Шоковое состояние пациента, вызванное травмой.
Относительные показания к процедуре – ситуации, в которых переливание является вспомогательным методом:
- Гемолитические нарушения.
- Наличие болезней, сопровождающихся гнойными новообразованиями и внутренним воспалением.
- Интоксикация организма химическими веществами.
- Ожог мягких тканей (особенно тяжелой формы).
- Предоперационный период.
- Нарушение работы внутренних органов.
- ДВС-синдром. При нем требуется переливание плазмы.
- Длительное лечение антикоагулянтами непрямого действия.
- Нехватка в собственной крови определенных компонентов.
При относительных показаниях в 50% случаев назначается не переливание крови, а введение определенных ее компонентов в зависимости от формы патологии.
Виды гемотрансфузии
Медики классифицируют переливание по двум критериям: способу осуществления и пути введения.
Выделяют такие виды гемотрансфузии:
.jpg)
- Непрямой. Введение пациенту определенных компонентов донорской крови: плазмы, эритроцитов или лейкоцитарной массы.
- Прямой. Биоматериал поступает напрямую от донора к реципиенту. Процедура осуществляется при помощи шприца и использования специального аппарата.
- Обменный. Чаще всего назначается при почечной недостаточности, гемотрансфузионном шоке. У больного изымают определенное количество биоматериала и замещают донорским в таком же объеме.
- Аутогемотрансфузия. Переливание собственной крови пациента, забор которой осуществлялся за несколько часов до операции.
По путям введения различают следующие способы переливания:
- в вену (самая распространенная методика);
- в аорту;
- в костный мозг;
- в артерию.
Подготовка
Чтобы предотвратить возникновение осложнений у детей и у взрослых, перед процедурой проводится тщательная подготовка.
Первое, что требуется сделать, – узнать, какой у пациента резус-фактор, затем выясняется группа крови. Только после получения этих данных можно приступать к поиску донора.
Также медику требуется провести определенные исследования, чтобы выяснить, имеются ли у пациента хронические заболевания или противопоказания.
Если есть возможность, за 48 часов до переливания рекомендуется взять кровь пациента для проведения биологических проб и тестов на аллергическую реакцию.
Проведение проб
Перед вливанием донорской крови или биоматериала, взятого из контейнера, медик обязан провести контрольные исследования. Соблюдение этого правила является обязательным.
.jpg)
- Проба на резус-фактор. Если после смешивания донорского и биоматериала реципиента произошла реакция агглютинации, переливание проводить нельзя.
- Проба на индивидуальную совместимость. Венозную кровь пациента смешивают с цитратом натрия, через некоторое время добавляют биоматериал донора. В случае возникновения агглютинации процедуру проводить нельзя.
- Биологическая проба. В начале переливания введение жидкости осуществляется дробно. Если пациент не испытывает дискомфорта и неприятных ощущений, процедуру можно продолжать. При возникновении болезненных ощущений в области поясницы и озноба требуется немедленно остановить мероприятие.
Совместимость групп
Схема переливания разработана очень давно. Очень важно, чтобы у пациента и донора были совместимы группы крови, в противном случае проводить процедуру категорически запрещено.
- 1 считается универсальной, ее можно переливать пациентам с 1, 2, 3 и 4 группой крови.
- 2 подходит людям со 2 и 4 группой.
- 3-ю можно вливать пациентам с 3 и 4 группой.
- 4 подходит пациентам только с 4 группой.
Прежде чем приступать к вливанию донорского биоматериала, врач также должен убедиться в совпадении резус-фактора.
Как осуществляется процедура
При гемотрансфузии врач должен строго соблюдать все правила. Если есть возможность, у пациента рекомендуется поинтересоваться, не проводилась ли аналогичная процедура прежде и какова была реакция организма на чужой биоматериал.
Переливание у взрослых
Алгоритм действий при процедуре всегда одинаковый. После того как совместимость подтвердилась, можно приступать к самому процессу.
.jpg)
Перед операцией необходимо извлечь контейнер с донорским биоматериалом и в течение 40 минут держать его при комнатной температуре (при наличии определенных показаний контейнер требуется подогреть до 37 градусов).
Для введения биоматериала всегда используется одноразовая система для переливания, оснащенная специальным фильтром. Скорость введения донорского биоматериала — 40-60 капель в секунду.
Во время процесса врач должен следить за состоянием больного и в случае возникновения дискомфорта или ухудшения состояния немедленно прекратить процедуру. Кровь из контейнера полностью переливать нельзя, небольшое количество биоматериала должно остаться в клинике и храниться в течение 2 суток (чтобы в случае необходимости можно было провести необходимые анализы).
Переливание у детей
Как делают гемотрансфузию ребенку? Процедура переливания проводится аналогичным образом. Операция осуществляется только при наличии прямых показаний, поскольку детский организм является более уязвимым и может начать отторгать чужеродный биоматериал.
Отличительная черта заключается в том, что при переливании крови детям не используют биоматериал родственников, так как в этих случаях повышается вероятность инфицирования.
Противопоказания
Медицинская практика подтверждает, что переливание крови – очень серьезная процедура, которая нередко провоцирует осложнения и усугубляет ситуацию. Даже если пробы подтвердили совместимость, все равно существует риск отторжения.
Прежде чем приступать к процессу, медики обязаны рассмотреть противопоказания к переливанию и выяснить, не страдает ли пациент от таких нарушений:
.jpg)
- повышенное артериальное давление 3 стадии;
- сбои в работе сердечной мышцы;
- нарушение кровообращения и сосудистые заболевания;
- аллергическая реакция;
- неправильный обмен белков в организме;
- гнойный воспалительный процесс в сердечной мышце.
Процедуру не рекомендуется проводить, если у пациента возникали осложнения после предыдущего переливания, а также при наличии опухолей злокачественной природы.
Возможные осложнения
При гемотрансфузии возникают самые разные отрицательные последствия. В большинстве случаев они обусловлены несовместимостью компонентов крови и ошибками медперсонала (ненадлежащее хранение, нарушение правил в ходе операции).
Самыми распространенными осложнениями являются:
- лихорадка и озноб;
- цианоз;
- нарушение дыхания и удушье;
- резкий скачок артериального давления;
- тахикардия и аритмия;
- инфаркт легкого;
- возникновение острой почечной недостаточности.
Чтобы предотвратить такие осложнения, в ходе переливания за пациентом должен следить медработник, фиксирующий все изменения в его состоянии. Желательно, чтобы сама процедура осуществлялась квалифицированным медиком с большим стажем.
Прежде чем делать переливание, необходимо не только провести множественные анализы на совместимость и определить показания, но также взвесить все плюсы и минусы процедуры. Важно понимать, что гемотрансфузия может не только восстановить здоровье пациента, но и усугубить ситуацию вплоть до летального исхода.
