Синдром Вольфа-Паркинсона-Уайта (WPW)
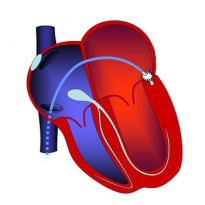
Патология, называемая синдромом Вольфа-Паркинсона-Уайта (WPW), характеризуется наличием добавочного пути для передачи импульса от предсердия по направлению к сердечному желудочку. В результате этого явления скорость импульса повышается, вызывая преждевременное возбуждение желудочка.
Дополнительный путь является аномальным. Он провоцирует аритмии разного вида:
- наджелудочковую тахикардию – 80%;
- предсердную экстрасистолию – 5%.;
- фибрилляцию предсердий – 15%.
На ЭКГ это отображается в форме специфической волны.
Клиническая картина
Патология характеризуется развитием тяжёлых отклонений сердечного ритма, порой представляющих угрозу даже для жизни. Возбуждение к миокарду (его части) желудочков передаётся от предсердий по добавочным аномальным путям, а не привычным путём.
Симптомы
До определённого времени недуг может оставаться бессимптомным. Основным признаком в последующем являются приступы тахикардии. Артериальное давление (АД), как правило, снижается. Иные признаки:
.jpg)
- одышка;
- ощущение сильного сердцебиения (либо замирания сердца);
- нарушение сердечного ритма;
- частые головокружения;
- гипотензия;
- боли в груди, ощущение дискомфорта;
- панические реакции;
- обмороки.
Усугубляют аномалии стрессы, алкогольные интоксикации. Порой наступает внезапная смерть.
В зависимости от симптомов патология может протекать:
- бессимптомно – примерно у 35% заболевших;
- в лёгкой форме с непродолжительными, самостоятельно проходящими через 15–25 минут проявлениями тахикардии;
- в средней степени тяжести, с проявлениями тахикардии до 3 часов, требующими применения противоаритмических средств;
- тяжело – с приступами, превышающими 3 часа, с серьёзными отклонениями от ритма, риском летального исхода, необходимостью хирургического вмешательства.
Приступы аритмии длятся от нескольких секунд до 3-5 часов.
Особенности показаний на кардиограмме
На ЭКГ проявляется деполяризация, называемая дельта-волной, указывающая на предвозбуждение области желудочков.
Интервалы на кардиограмме изменяются. Р-Q укорачивается, комплекс QRS деформируется, расширяется.
Возбуждение нетипичного характера вызывает патологию процессов деполяризации, что расшифровывается на ЭКГ. Фиксируется отрицательный Т-зубец, сниженный сегмент ST.
Методы диагностики
Клинико-инструментальное диагностирование реализуется в комплексном ключе:
.jpeg)
- ЭКГ-мониторирование;
- ЭхоКГ;
- ЭФИ для контроля числа и локализации аномальных путей;
- ЭКГ по методике Холтера;
- ЧПЭКС;
- исследование импульсов сердца (УЗИ).
Исследования проводятся комплексно по рекомендуемым врачом параметрам.
Патология у людей разных возрастов
Недугу подвержены и взрослые, и дети. Синдром WPW отмечается у мужчин значительно чаще (в 70%), чем у женщин. Наблюдается реже у взрослых старшего возраста, чем в ранний период до 20 лет.
Особенности патологии у детей
У новорождённых болезнь часто начинается внезапно. Грудной ребёнок при возникновении тахикардии нередко капризничает, отказывается от кормлений. Мальчики, как и взрослые мужчины, болеют в 1,5 раза чаще, чем девочки.
.jpg)
Дети часто подвергаются обморокам. У них наблюдается слабость, потливость. После ранних проявлений заболевание может затихнуть, рецидивируя в подростковом периоде.
Ребенку с выявленным синдромом не рекомендуется заниматься тяжёлыми видами спорта, переносить чрезмерные нагрузки.
Если до 20 лет приступов у детей не наблюдалось, крайне мала вероятность возникновения синдрома ВПВ в дальнейшем.
При беременности
Ранее не проявляющаяся патология нередко заявляет о себе изменениями ритма сердца в период беременности. При возникновении соответствующих отклонений обращение к кардиологу должно быть незамедлительным.
Кроме того, беременность противопоказана при диагностированном синдроме ВПВ на фоне постоянной тахикардии. Нарушения ритма в любой момент могут стать опасными. Болезнь сердца провоцирует недостаточное кровообращение у плода.
Причины синдрома
Основной причиной считается нарушение формирования сердца в эмбриональный период. Во многом диагноз определяется генетической предрасположенностью.
Маршрут передачи возбуждения в системе сердца нарушается. Он минует предсердно-желудочковый отдел, пролегая от предсердия прямо к желудочку, соединяясь пучком Кента. Поэтому передача возбуждения осуществляется быстрее.
.jpg)
Дополнительные пути на раннем этапе развития существуют у каждого эмбриона, со временем исчезая. При возникновении же патологий развития этот процесс нарушается.
Дополнительные атриовентрикулярные соединения имеют врождённый характер, однако проявиться в первый раз болезнь способна в любое время. Синдром ВПВ нередко диагностируется в сочетании с пороком сердца, дефектами его перегородок, наследственной кардиомиопатией – заболеванием миокарда.
Классификация разновидностей патологии
Различаются синдром и феномен WPW. Чтобы понять, что это такое, следует изучить показания кардиограммы.
Синдром
ЭКГ-признаки продвижения импульса по аномальным соединениям, сопровождающегося предвозбуждением сердечного желудочка с симптомами тахикардии.
Феномен
ЭКГ-признаки без проявления тахикардии. Такие пациенты не имеют никаких жалоб, синдром определяется лишь по результатам кардиограммы, диагностируется случайно в 20-40% случаев.
К феномену ВПВ надо отнестись также серьёзно, ведь его способны усугубить стрессовые ситуации, курение, существенные физические перегрузки. Внезапное наступление смерти при феномене ВПВ имеет место в 0,3% случаев.
Клинические формы
Среди форм заболевания:
- Скрытая. Носит неявный характер. При ней не выявляются электрокардиографические признаки. Тахикардия (атриовентрикулярная) появляется в скрытый период лишь эпизодически.
- Интермиттирующая. Предвозбуждение желудочков преходящее, характеристика ритма синусовая, тахикардия атриовентрикулярная верифицированная. Эпизодические отклонения длятся долгое время с перерывами. Преходящий синдром сложней диагностируется, ведь в перерывах ЭКГ не показывает отклонений.
- Манифестирующая. Постоянно проявляется Дельта-волна, ритм проявляется синусовый, реципрокная атриовентрикулярная тахикардия отмечается эпизодически. Наблюдаются характерные изменения в показаниях ЭКГ.
Лечение
Без приступов повторяющейся аритмии лечение не назначается. При их возникновении следует обратиться в кардиологии к аритмологу. Он определяет значимость приступов и назначает лечение.
Варианты терапии:
- антиаритмическая;
- катетерная РЧА (радиочастотная абляция) с целью обструкции (разрушения) патологического проводящего пути;
- электрокардиостимуляция чреспищеводная с использованием электродов и специальной аппаратуры.
Применяется массаж (5-10 минутный) каротидного синуса, назначаются АТФ внутривенно, использование препаратов, являющихся антиаритмическими:
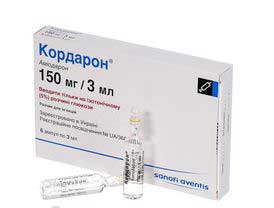
- Аймалина;
- Кордарона;
- Верапамила;
- Амиодарона;
- Пропафенона.
Тахикардия устраняется также посредством вагусных проб. Они обеспечивают активизацию блуждающего нерва, тем самым замедляя и восстанавливая сердечный ритм.
Виды вагусных проб:
- массаж отдела каротидного синуса;
- пробы Вальсальвы и Мюллера;
- умывание водой низкой температуры при задержках дыхания.
Метод электрокардиостимуляции чреспищеводной предполагает для регуляции сердечного ритма введение электрода в пищевод, который расположен близко к правому предсердию. Введённый электрод подавляет действие патологических путей, восстанавливает ритм сердца.
Эффективность метода — 95%. Однако возможна опасность фибрилляции. В таком случае понадобится дефибриллятор.
Необходимость операции
Такой радикальный способ борьбы с патологией показан:
- при повторяющихся приступах тахикардии;
- если были умершие из-за такого диагноза родственники;
- при приступах затяжного характера, плохо реагирующих на медикаментозное лечение;
- при наличии профессий, требующих особого внимания.
Операция предусматривает тщательное предварительное обследование. Патологические очаги должны быть определены точно. При подготовке к операции следует отменить антиаритмические средства за 2-3 суток. Вечером перед планируемой процедурой нужно очистить кишечник. Перед операцией не принимать пищу 12 часов.
Примерный ход операций:
- введение катетера (с использованием анестезии местного характера) через артерию бедра в сердце до нужного участка;
- абляция (прижигание) с помощью радиоизлучения либо замораживания пучка Кента патологических участков;
- выведение катетера;
- восстановление ритма сердца.
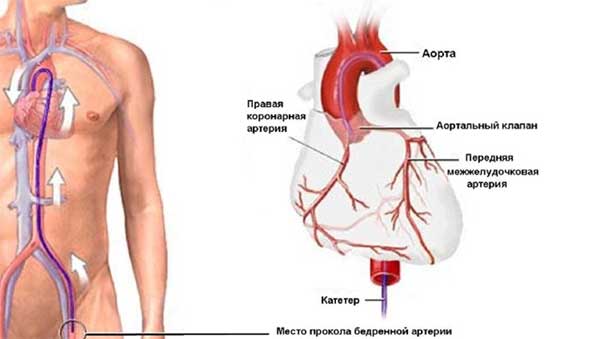
Радиочастотную абляцию назначают при существенном влиянии тахикардии на кровообращение.
Случаются осложнения:
- тромбоз сердца, глубоких вен;
- гематома в области прокола;
- спазм коронарных сосудов;
- травмы сосудов, клапанов, зон миокарда.
Не менее суток после операции следует сохранять постельный режим.
Противопоказания к осуществлению операционного вмешательства:
- сердечная недостаточность тяжёлого характера;
- склонность к тромбообразованию;
- недавно перенесённый инфаркт миокарда;
- тромбофлебит;
- нестабильная стенокардия.
Рецидивы возможны в 5% случаев. Осложнения наблюдаются лишь в 1% случаев.
Противопоказания к работе и занятиям спортом
.jpg)
Спортсмены с ВПВ допускаются к любым тренировкам при отсутствии структурных отклонений в сердце, что подтверждается результатами УЗИ.
Не рекомендуются лишь особо сложные занятия спортом: глубоководные погружения, прыжки с парашюта. Жизнь должна протекать в обычном ритме.
Противопоказания к работе незначительны. Исключать следует лишь экстрим.
Лица с подтверждённым синдромом ВПВ освобождаются от службы в армии.
Прогноз
Он благоприятен при бессимптомном протекании синдрома. Наблюдение рекомендуется лишь лицам с отягощённым семейным анамнезом. 95% заболевших людей полностью восстанавливают здоровье.
Основная опасность патологии заключается в том, что при кажущемся благополучии приступ тахикардии способен возникнуть в любое время.
Людям с синдромом WPW в дальнейшем рекомендована антиаритмическая терапия в регулярном режиме. Профилактика нужна по профессиональным показаниям лётчикам, спортсменам, представителям иных специфических профессий. Она заключается в проведении противоаритмической терапии, направленной на предотвращение рецидива.
Чем раньше поставлен диагноз и назначена эффективная терапия, тем ниже опасность аритмии и внезапной смерти.
