Лечение тромбофлебита вен нижних конечностей
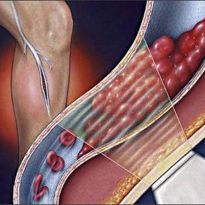
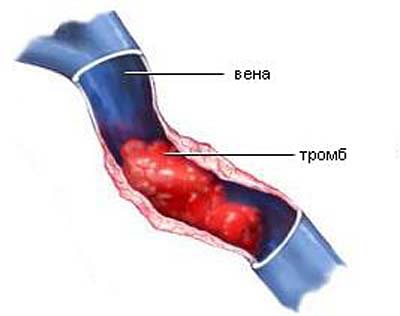
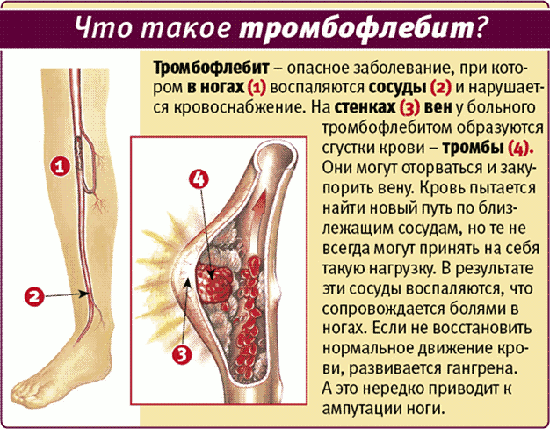
Когда венозные стенки сосудов воспаляются, может сформироваться тромб - так возникает тромбофлебит глубоких вен нижних конечностей. Ноги страдают чаще всего, поскольку кровь имеет обыкновение застаиваться в венах. При флеботромбозе тромб фиксируется непрочно, а вот вторая стадия заболевания и называется тромбофлебитом.
Этот недуг относится к чрезвычайно опасным поскольку с пациентом могут произойти две нехорошие вещи: закупорка кровеносного сосуда и отрыв тромба с последующие переносом его в кровяное русло. Последствия подобных явлений могут стать для человека фатальными.
Причины заболевания
Если свести причины заболеваемости к трем основополагающим факторам, мы получим следующее:
- повышенная свёртываемость крови;
- травмирование внутренней поверхности сосудов;
- замедленный ток крови.
Повышенная свёртываемость - главная причина недуга. Состояние пациента влечет изменения данного фактора, но если свёртываемость превышает норму постоянно, шансы заболеть тромбозом приближаются к критической отметке. Тромбофлебит может поразить несколько глубоких вен нижних конечностей, поскольку имеется фактор, запускающий формирование тромба. Также происходит агрегация тромбоцитов.
Факторы риска
Заболевание не развивается на ровном месте - его причины наблюдаются у людей, входящих в определенные группы риска. Тромбофлебит глубоких вен может коснуться нижних конечностей, если вы:
- длительное время находитесь в лежачем положении (перелом ноги, сердечный приступ, послеоперационное восстановление, авиаперелёты, поездки на машине);
- болеете раком поджелудочной железы (в крови возрастает содержание прокоагулянтов, что влияет на свертываемость);
- перенесли инсульт (с последующим параличом конечностей);
- беременны либо недавно рожали;
- носите катетер центральных вен либо кардиостимулятор - эти аппараты раздражают стенки сосудов;
- перенесли сложные переломы (операции на суставах либо обширные полостные операции);
- принимаете гормональные препараты либо противозачаточные таблетки;
- страдаете от ожирения либо избыточного веса;
- генетически предрасположены к формированию тромбов и нарушениям свертываемости;
- курите;
- ваш возраст перевалил за 60.
Симптомы
Симптомы заболевания могут различаться в зависимости от вида пораженной вены (мезентериальные или портальные вены, сетчатка глаза). Симптомы при поражении ног могут быть явными и косвенными. Вот они:
- цветовые кожные изменения (в области поражения);
- сильная отечность;
- незначительные отеки, наблюдаемые на ногах;
- боли (периодические) икроножных мышц;
- чувство жара;
- покраснение;
- тяжесть в ногах.
Локализация тромбоза также может быть разной - голень, лодыжка, бедро. Изредка недуг развивается без видимых симптомов - это приводит к резкому осложнению, а в перспективе - к неожиданному летальному исходу.
Если вены становятся припухлыми, красными и чувствительными - это тревожный сигнал. А вот перечень симптомов, требующих срочного врачебного вмешательства:
- сильная венозная боль;
- кровавый кашель;
- отек вен;
- одышка.
Диагностика
Перед тем, как начать лечение тромбофлебита нижних конечностей, необходимо провести грамотную диагностику. Ведущий метод - дуплексное сканирование. Если сканирование не дало желаемых результатов, применяется рентгеноконтрастная флебография. В сравнении с УЗИ эффективность данных методов считается более высокой.
Рассмотрим все возможные варианты диагностики:
- Дуплексное сканирование и допплеровское УЗИ. Ультразвук выявляет протяженность и степень подвижности тромба, помогает определить степень венозного сужения и характер прикрепления тромба к внутренней поверхности сосуда. Сканирование также позволяет наблюдать состояние клапанов и движение верхнего фрагмента тромба во время дыхания, измерять скорость кровотока.
- Флебография. Помогает точно выявить расположение тромба в полости вены и зачастую имеет решающее значение при оценке флотирующих образований.
- Магнитно-резонансная флебография. Отслеживает дефекты наполнения кровеносного сосуда и выявляет по отсутствующему сигналу тромбированные участки.
- Радионуклидное исследование. Радиоактивное вещество вводится в вену и если обнаруживаются "не контрастные" участки, это может указывать на тромбоз.
- Импедансная плетизмография. Ткани имеют определенное электрическое сопротивление - по его изменению и обнаруживается недуг.
Лечение
После диагностирования заболевания врач должен незамедлительно начать лечение тромбофлебита, особенно при поражении нижних конечностей.
Тяжесть недуга - ключевой аргумент при выборе стационара либо амбулаторного лечения. В экстренных случаях требуется хирургическое вмешательство, но при раннем диагностировании хватает лекарственных препаратов и сбалансированной диеты.
Лекарственная терапия
При диагнозе "окклюзионный тромбоз" назначается консервативная терапия. Пациенту прописываются антикоагулянты, задача которых - понизить свертываемость и свести вероятность тромбообразования к минимуму. Терапия строится на приеме гепарина и его многочисленных производных. Принимать гепарин самостоятельно нельзя, препарат употребляется исключительно в стационарных условиях. Причина кроется в обилии вероятных осложнений.
Сейчас наибольшей популярностью пользуются низкомолекулярные гепарины. Разработка данных препаратов привела к тому, что пациенты стали чаще лечиться амбулаторно. Можно приобрести одноразовый шприц с гепариновой дозой и сделать себе инъекцию.
Российские врачи обычно выписывают:
- фрагмин;
- фраксипарин;
- клексан.
Некоторые тромбофлебиты позволяют лечиться амбулаторно с оговоркой на постоянное прохождение пациентом УЗИ. Врачу необходимо отслеживать усиление отечности либо появление новых жалоб пациента.
К подобным заболеваниям относятся неэмбологенные тромбозы, поразившие бедренную вену.
Амбулаторная медикаментозная терапия
Перед назначением амбулаторного лечения врач многократно перепроверяет все показания - цена ошибки при неверном видении ситуации высока. При амбулаторной терапии назначаются следующие препараты:
- непрямые антикоагулянты (кумадин и варфарин в таблетированной форме);
- низкомолекулярные глобулины.
Пациент, поставленный на амбулаторное лечение, постоянно сдает кровь, проходит процедуры УЗИ и врачебные осмотры, за его состоянием тщательно следят. Обычно положительная динамика наблюдается уже при втором сканировании, если же этого не происходит, врачи рассматривают вопрос о госпитализации пациента. Несвоевременная госпитализация может привести к онкологии, а потом и к летальному исходу.
Практикуется также вид лечения, получивший название тромболизис - это процедура растворения тромбообразований. Тромболизисом занимается сосудистый хирург.
В закупоренную вену вводится специальный катетер - по этой трубке закачивается растворяющее вещество (тромболитик). Побочный эффект - вероятность кровотечения, поэтому данная терапия является слабо распространенной.
Хирургическое вмешательство
Тяжелые формы тромбофлебита могут спровоцировать некроз тканей - этот процесс имеет научное название "венозная тромболэктомия". Если дело дошло до флотирующих образований, в вену вживляются кава-фильтры. Имплантация подобных устройств также рекомендуется пациентам, у которых выявлена непереносимость антикоагулянтов.
Нижняя полая вена - ключевой магистральный сосуд, снабжающий кровью нижние конечности, брюшную полость, таз, сердце и лёгкие. Если медикаментозное лечение результатов не приносит, внедрение фильтра может стать решающим аргументом против тромбоэмболии.
Существуют и другие виды операционного вмешательства:
- Катетер Фогарти. Слабая фиксация тромба приводит к имплантации зонда, находящегося в сосуде около пяти дней.
- Пликация. Оперируется нижняя полая вена. Суть: металлические скрепки прошивают стенку сосуда.
- Тромбэктомия. Вмешавшись быстро, можно полностью ликвидировать тромб. Сроки весьма ограничены: с момента формирования тромба должно пройти меньше недели. При дальнейшем развитии образования деструкция клапанов и венозных стенок помешает провести операцию.
Отметим, что консервативная терапия нередко сочетается с лечебной физкультурой. Упражнения назначает врач после того, как болевой синдром утихнет.
Профилактика
Лучшая профилактика тромбофлебита - подвижный образ жизни. Занимайтесь физкультурой, почаще гуляйте на свежем воздухе. После перенесённого заболевания пациенту назначают:
- антикоагулянты;
- компрессионное белье;
- комплекс лечебных упражнений.
Чтобы снизить риск поражения тромбофлебитом глубоких вен, мы рекомендуем делать следующее:
- пить побольше жидкостей (это предотвратит обезвоживание организма);
- отказаться от использования стягивающей одежды (прежде всего - в области талии);
- регулярно устраивать прогулки и разминать голени;
- носить компрессионное белье (актуально для группы риска);
- употреблять препараты (по рецепту), угнетающие свертываемость.
Если доктор прописал вам кумадин, но при этом вы проходите аспириновый курс лечения, сообщите об этом. Принимать оба препарата одновременно не рекомендуется.
Возможные осложнения
Тромбофлебит, развившийся в поверхностных (подкожных) венах, не столь опасен, как глубокий тромбоз. В последнем случае риск осложнений многократно возрастает. Морально подготовьтесь к следующим проблемам:
- Лёгочная эмболия. Оторвавшийся тромб блокирует артерию, ведущую в лёгкие - эта ситуация всерьёз угрожает вашему здоровью.
- Инсульт/Сердечный приступ. Актуален для людей с врождёнными сердечными пороками (овальное окно, дефект межжелудочковой или межпредсердной перегородок).
- Отёк. Возникает не всегда.
- Варикоз вен. Расширение провоцируется застоем кровотока.
- Заблокированная вена. Полностью блокированный кровоток повлечёт грустные последствия.
- Появление язв. Первый признак - изменение цвета кожи. При обнаружении этого симптома срочно отправляйтесь к врачу.
Недавние исследования показали, что резкая перемена деятельности может спровоцировать тромбофлебит. Участники спортивных марафонов, после забега садившиеся в машину и совершавшие длительное автомобильное путешествие, впоследствии обращались к врачу с приведёнными выше симптомами.
В момент усталости артериальное давление снижается, а кровь становится неким подобием "геля".
После соревнований врачи советуют некоторое время продолжать движение и пить побольше воды. Отъезд постарайтесь на сутки отложить.


.jpg)